Recommandations pratiques
Document destiné aux équipes hospitalières non néphrologiques (médecine interne, chirurgie, urgences, équipes soignantes) qui prennent en charge un patient hémodialysé chronique en dehors de son unité de dialyse de référence.
L’hospitalisation d’un patient hémodialysé chronique impose quelques règles simples qui préviennent les complications les plus fréquentes : thrombose ou infection de l’abord vasculaire, surcharge hydrique, hyperkaliémie, sous-dosage ou surdosage médicamenteux. En cas de doute : appeler l’unité de dialyse.
Communication avec l’unité de dialyse
- À chaque transfert : envoyer le patient avec le dossier (ordonnance actuelle, dernier bilan, paramètres de dialyse).
- Si la séance ne peut être tenue (examen, intervention) : contacter l’unité pour réorganiser. Ne pas annuler unilatéralement.
- Signaler : toute transfusion administrée, tout changement médicamenteux, toute infection, l’entrée et la sortie.
Abord vasculaire
Fistule artério-veineuse (FAV)
- Pas de prise de pression artérielle, pas de prise de sang, pas de perfusion du côté de la FAV, sans exception. Une signalétique au lit du patient est utile.
- Pas de garrot, pas de port de charge lourde, pas de compression prolongée de ce côté.
Cathéter tunnellisé de dialyse
- Le cathéter de dialyse est réservé à la dialyse. Toute utilisation pour perfusion, prise de sang ou injection médicamenteuse en dehors d’une urgence vitale doit être discutée avec le néphrologue (risque infectieux, thrombose, altération du verrou).
- Asepsie chirurgicale stricte lors de toute manipulation.
- Réfection du pansement selon le protocole local ; en cas de doute, la confier à l’équipe de dialyse.
Préservation du capital veineux
- Grouper les prises de sang, idéalement les jours de dialyse (joindre tubes et étiquettes au transfert).
- Pas de voie veineuse au pli du coude : privilégier le dos de la main controlatérale à la FAV (ou à la FAV potentielle).
- Pas de PICC line, pas de cathéter central jugulaire ou sous-clavier sans accord préalable du néphrologue (risque de sténose veineuse compromettant les abords futurs).
Restriction hydrique
La diurèse résiduelle conditionne le volume autorisé.
- Mesurer la diurèse des 24 h à l’entrée.
- Volume autorisé per os ≈ diurèse + 500 ml/j, toutes boissons et perfusions confondues (soupes, café, sérum physiologique, dilution médicamenteuse).
- Patient anurique : 500–800 ml/j maximum.
- À ajuster en cas de canicule, fièvre, pertes digestives — en concertation avec le néphrologue.
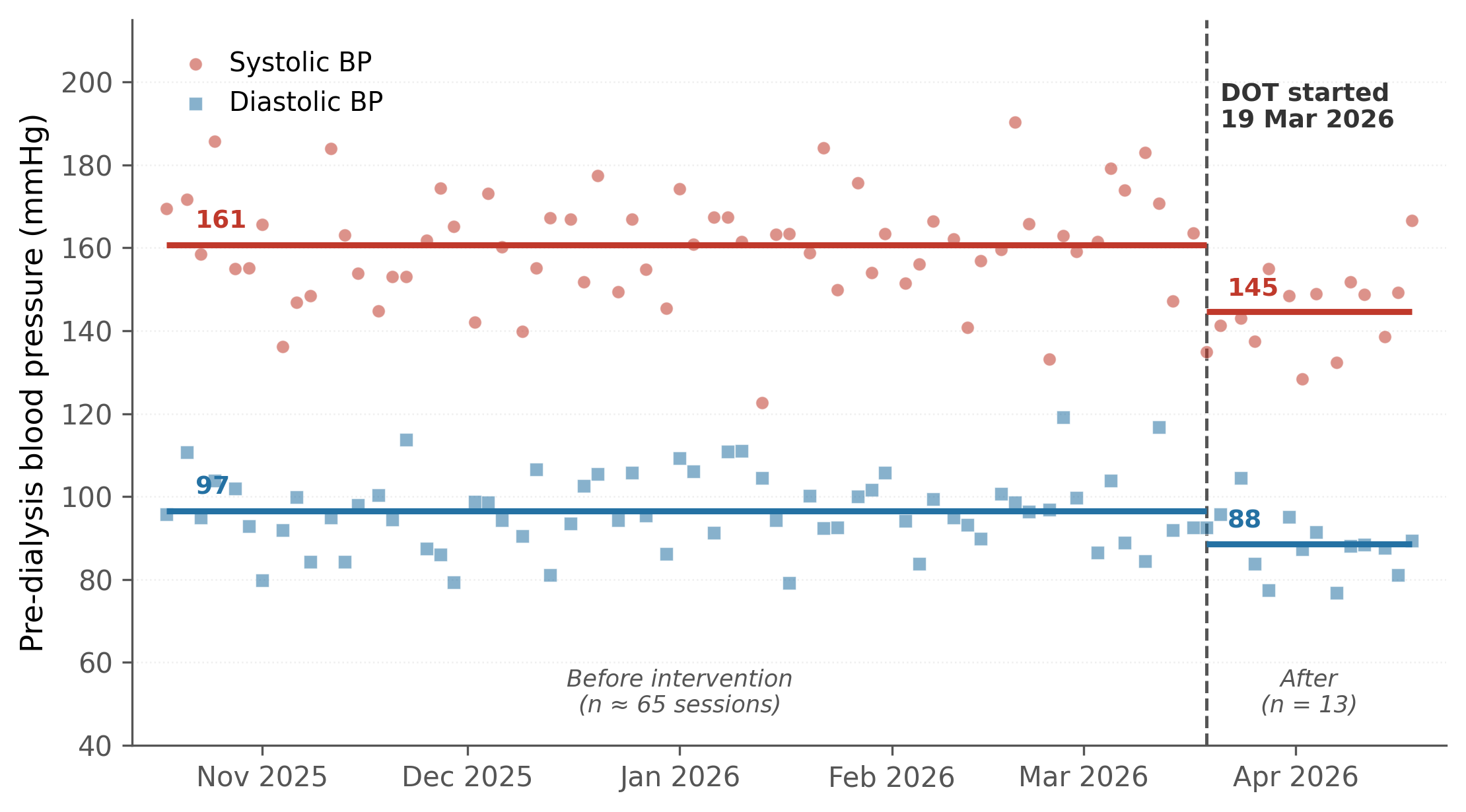
Antihypertenseurs
- Patient dialysé le matin : joindre les antihypertenseurs (emballage d’origine, identifiés) avec le patient ; l’équipe de dialyse les administrera après la séance.
- Éviter introductions ou modifications unilatérales sans concertation : le traitement est régulièrement réévalué en dialyse.
Anticoagulation
- HBPM prophylactique sous-cutanée : si dialyse le matin, ne pas administrer la dose du matin (risque de saignement au point de ponction de la FAV et majoration de l’anticoagulation du circuit). Si dialyse l’après-midi, l’administration matinale reste possible.
- Anticoagulation thérapeutique (HBPM, AOD, AVK) : à coordonner avec l’équipe de dialyse, notamment pour adapter l’héparinisation du circuit extracorporel.
- Suivi du Sintrom® : l’INR peut être contrôlé pendant la séance de dialyse — pas besoin de prise de sang séparée.
Antibiothérapie intraveineuse
- Pour une efficacité optimale, administrer après la dialyse ou au moins 3 heures avant. Une dose administrée en début de séance est partiellement épurée.
- Plusieurs molécules nécessitent une dose post-dialyse spécifique (vancomycine, céfépime, méropénème, gentamicine, etc.) — se référer aux tables de posologie en insuffisance rénale ou consulter le néphrologue.
- Voie d’administration : par l’unité d’hospitalisation si le patient dispose d’un cathéter périphérique ; par l’équipe de dialyse si l’unique abord est la FAV ou le cathéter de dialyse.
Antalgiques
- Éviter la morphine : ses métabolites (morphine-3- et morphine-6-glucuronide) s’accumulent et causent confusion, myoclonies, dépression respiratoire.
- Privilégier : paracétamol (pleine dose) et buprénorphine (Temgesic®).
- Éviter les AINS : toxicité sur la fonction rénale résiduelle, rétention hydro-sodée, risque hémorragique.
Hyperkaliémie chronique
- Résonium A® (sulfonate de sodium polystyrène) : à poursuivre selon la prescription, y compris les jours de dialyse.
Métabolisme phospho-calcique
- Liants du phosphore à prendre au milieu du repas — aucun effet à distance des repas :
- carbonate de calcium
- acétate de calcium
- sévélamer (Renvela®, Renagel®)
- oxyhydroxyde sucroferrique (Velphoro®)
- carbonate de lanthane (Fosrenol®)
- Ne pas remplacer par du calcium effervescent pris à jeun : cette formulation n’a pas d’effet chélateur.
- Vitamine D / analogues : calcitriol (Rocaltrol®), alfacalcidol (One-Alpha®), paricalcitol (Zemplar®) — gérés par le néphrologue ; ne pas modifier sans concertation.
- Calcimimétiques : cinacalcet (Mimpara®), ételcalcétide (Parsabiv®) — idem.
→ Voir : Bilan phospho-calcique en IRC
Anémie rénale
- Agents stimulants de l’érythropoïèse : époétine alfa (Eprex®), époétine zêta (Retacrit®), darbépoétine alfa (Aranesp®), méthoxy-PEG-époétine béta (Mircera®) — administrés pendant la séance de dialyse. Pas d’administration supplémentaire dans l’unité sauf ordre médical spécifique.
- Fer intraveineux : administré pendant la dialyse selon protocole. Supplémentation orale parallèle généralement inutile.
- Transfusions non urgentes : possibles pendant la séance d’hémodialyse — informer l’unité, joindre les poches au patient.
→ Voir : Anémie rénale
Vitamines
- Le patient hémodialysé reçoit systématiquement, après chaque dialyse, un complexe vitaminique hydrosoluble (vitamines du groupe B, vitamine C à dose modérée, acide folique). Pas d’administration supplémentaire dans l’unité.
Médicaments à surveiller particulièrement
- Lithium : épuré par dialyse, dosages à coordonner avec l’équipe.
- Produits de contraste iodés : possibles chez le patient hémodialysé ; éviter la surcharge hydrique, séance de dialyse pas systématiquement nécessaire en urgence après l’injection.
- Gadolinium : privilégier les agents macrocycliques ; éviter les agents linéaires non stables.
→ Voir : Produits de contraste
Messages clés
- Côté FAV : rien (pas de PA, pas de prise de sang, pas de perfusion).
- Antibiotiques IV : après la dialyse ou ≥ 3 h avant.
- Antihypertenseurs : joindre avec le patient si dialyse matinale.
- Liants du phosphore : au milieu du repas, jamais à jeun.
- Restriction hydrique : diurèse + 500 ml/j.
- Pas de morphine, pas d’AINS ; paracétamol et buprénorphine OK.
- Toute incertitude : appeler l’unité de dialyse.
Cet article a été rédigé avec la complicité de Claude (Anthropic), qui m’a aidé à actualiser et reformuler un texte initialement diffusé en 2009. La sélection des sources, les angles cliniques et la responsabilité éditoriale restent les miens.





bonjour; moi pour ma part, cela fait depuis 1975,que j’ai subit » opération par le Dr LEANDRI et le Dr ROSSIGNOL,…